| Меню сайта |
 |
|
|
 |
| Мини-чат |
 |
|
|
 |
|
|
Препараты топического клиндамицина в лечении угрей.
| |
| wahib |
Дата: Вторник, 02.06.2009, 00:24 | Сообщение # 1 |
 Египет Группа: Пользователи
Сообщений: 30
Статус: Offline |
Topical Clindamycin Preparations in the Treatment of Acne Vulgaris Heba Abdulla, MD; Alan Shalita, MD Abstract Topical clindamycin has been accepted as being effective, safe and well tolerated in the treatment of acne for decades. Topical clindamycin comes in various vehicles, including gel, lotion, solution and foam. Choosing the proper vehicle is dependent on patient preference, tolerability and application site. Widespread usage of topical antibiotics has led to a greater proportion of resistant strains of Propionibacterium acnes. As a result of the increasing resistance, clindamycin monotherapy is no longer considered a first-line acne treatment. Currently, combination treatment with benzoyl peroxide has helped to prevent antibiotic resistance. In addition, novel combinations, such as clindamycin phosphate 1.2% or tretinoin 0.025% gel, have been proven to be superior to clindamycin monotherapy in reducing acne lesion counts. Background Acne is the most common skin disorder affecting teenagers in the USA. Currently, it is estimated that 85% of the US population will suffer from acne at some point in their lives.[1] Excessive sebum production, abnormal desquamation of the intrafollicular epithelium, overgrowth of Propionibacterium acnes and subsequent P. acnes-mediated inflammation have been implicated in the pathogenesis of acne.[2,3] Antimicrobial therapy not only decreases the number of P. acnes bacteria present in the skin, but also works by decreasing the P. acnes-related inflammatory mediators. Topical therapy is usually the preferred treatment for mild acne. It allows direct contact with the sebaceous follicles without exposing a patient to the possible adverse effects that systemic drugs may have.[4] Currently, clindamycin is the most common topical antimicrobial used in the treatment of acne.[5] Other topical antimicrobials include topical erythromycin, dapsone, benzoyl peroxide and azelaic acid.[6]
Current acne guidelines recommend topical retinoids as first-line therapy in all acne cases, except for the most severe (Table 1).[3] For inflammatory acne (papules and pustules), the addition of topical antimicrobials is required. Antimicrobial therapy should include topical benzoyl peroxide, with or without the addition of topical antibiotics (i.e., clindamycin and erythromycin). Moderate acne may require the addition of oral antibiotics (i.e., tetracycline, doxycycline and minocycline). Female patients may additionally benefit from hormonal therapy, even in the absence of endocrine abnormalities. Patients with the most severe type of acne may require oral isotretinoin. Maintenance therapy for all types of acne should involve a topical retinoid with or without the addition of benzoyl peroxide. Long-term antibiotic use should be avoided owing to the potential for resistance development. Table 1. Acne Treatment Guidelines 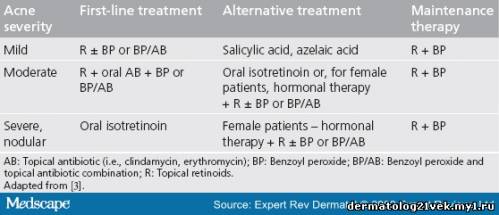 Mechanism Clindamycin is a semi-synthetic derivative of the natural antibiotic lincomycin. Since clindamycin is chlorinated, it has greater lipophilicity, allowing better penetration into bacterial cells than lincosamides. It inhibits bacterial protein biosynthesis by irreversibly binding to the 50S subunit of the bacterial ribosome, producing the bacteriostatic effect.[7,8] This prevents translocation of the peptidyl-tRNA from the A site to the P site, resulting in early chain termination. Clindamycin is most effective against aerobic Gram-positive cocci and anaerobic Gram-negative bacilli. Clindamycin has enjoyed something of a renaissance since it has also been found to be valuable in treating methicillin-resistant Staphylococcus aureus in skin and soft tissue infections.[9] Along with its bacteriostatic effects, clindamycin also has action against some protozoa. For the treatment of acne, clindamycin targets P. acnes, a slow-growing, Gram-positive, anaerobic rod-shaped bacterium. Antimicrobial Resistance Widespread usage of topical and oral antimicrobials has resulted in the proliferation of less sensitive strains of P. acnes. Usually, this is a result of transposons and plasmids transferring between strains. However, with P. acnes, mobile genetic elements are not found.[10] With macrolides, lincosamides and streptogramins, point mutations in 23S rRNA result in varying degrees of sensitivity.[11] Since lincosamides and macrolides share the same binding site on the bacterial ribosome, most resistance that develops from clindamycin and erythromycin is a result of crossresistance. The high resistance rates that have developed over the past 25 years have led to the current recommendation to avoid clindamycin and erythromycin monotherapy in the treatment of acne.[3]
Simonart and Dramaix reviewed the results of clinical studies conducted between 1974 and 2003 in order to evaluate whether there was in fact a decreased efficacy of topical erythromycin and clindamycin over time.[12] Their analysis shows that erythromycin was less effective over time in reducing the number of inflammatory and noninflammatory lesions by annual percentage decreases of 2.14 (p = 0.001) and 2.03% (p = 0.001), respectively. By contrast, clindamycin efficacy has remained stable over the time period, with any changes being nonsignificant.
It is unclear why efficacy of clindamycin has remained steady while P. acnes resistance has continued to increase. It is well known that P. acnes produces chemotactic factors that attract polymorphonuclear leukocytes.[13,14] Once polymorphonuclear leucocytes reach the sebaceous follicles, they release reactive oxygen species and other inflammatory mediators that damage the follicular epithelium. Clindamycin has been shown to have a nonantimicrobial effect against acne through suppression of polymorphonuclear leukocyte chemotaxsis, thereby reducing inflammation.[15]
P. acnes produces a lipase that cleaves sebaceous triglycerides, thus releasing free fatty acids.[3,16] Free fatty acids are both comedogenic and proinflammatory, exerting chemotactic effects. Clindamycin has been shown to inhibit P. acnes-related extracellular lipase production, whereas erythromycin did not inhibit enzyme production. Interestingly, despite changes seen in lipase production, clindamycin has little effect on P. acnes growth.[16]
Compared with other topical antibiotics, clindamycin also has an effect on comedonal acne. Some of the first clindamycin studies showed an unexplained reduction of total comedo counts in the clindamycin-treated group (50%) compared with the placebo group (21%).[17] Further investigation of the horny layer using cyanoacrylate follicular biopsy was used to analyze topical therapy-induced changes in lipid composition.[18] This study showed a statistically significant reduction of the microcomedo counts, with a 21% reduction after 12 weeks of treatment with topical clindamycin 1%. This declined further to 31% during the 4-week follow-up period. Topical tretinoin 0.025% gel and combination tretinoin 0.025% gel and clindamycin 1% showed a 28.3 and 36.1% reduction in the follow-up period, respectively. Furthermore, there was a significant decrease in free fatty acid proportions and an increase in triglycerides, as well as an increase in ceramides in cast lipids. These results point to the distinctive quality of clindamycin in targeting noninflammatory lesions. Safety Although clindamycin phosphate and clindamycin hydrochloride are efficacious in the treatment of acne, the phosphate form is used more commonly (Figure 1). Clindamycin phosphate has been shown to have low bioavailability, giving it a good side-effect profile. Topical clindamycin phosphate does not penetrate the skin as easily as topical clindamycin hydrochloride.[19] Systemic bioavailabilty of clindamycin phosphate salt was lower than the hydrochloride form – 2 versus 8%, respectively.[20] In addition, clindamycin was not detected in the urine of subjects treated with topical clindamycin phosphate 1%.[19] Figure 1. Clindamycin phosphate structural formula. Data from [27]. 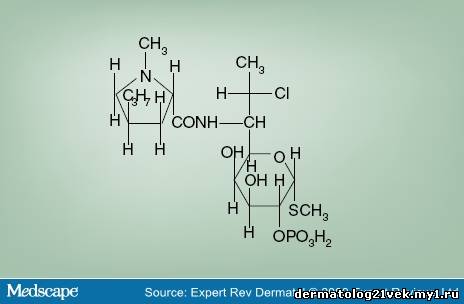 Currently, topical clindamycin preparations maintain a US FDA pregnancy category B level, indicating that, although there are no controlled studies in pregnant women, animal-reproduction studies have not demonstrated fetal risk. With monitoring, oral clindamycin may be used to treat infections in children and, thus, topical application is also likely to be safe.[4] Pseudomembranous enterocolitis is a known adverse side effect with oral administration of clindamycin. There have been case reports of Clostridium difficile colitis with topical clindamycin hydrochloride, but few with clindamycin phosphate.[19,21,22] Therefore, in patients with a history of regional enteritis, inflammatory bowel disease or a history of antimicrobial-associated colitis, clindamycin is contraindicated. Clindamycin has also been shown to have neuromuscular blocking properties and should be used with caution if taken concurrently with a neuromuscular blocking agent.[23] Clindamycin should also not be used with erythromycin as they have been shown to be antagonistic in vitro, probably because both share the same binding site.[10] Vehicle Topical clindamycin is currently available in a variety of different vehicles, including lotion, solution, gel and foam (various branded and generic products). It is also found in combination with benzoyl peroxide and tretinoin. Vehicles differ in the amount of alcohol, water and oil they contain (Table 2). Table 2. Clindamycin Phosphate: Ingredients of Various Preparations
 The chemical formulations lead to differences in the alcohol-related drying effects, skin irritation, amount of residue and compatibility with other topical products.[24] Factors that influence absorption include the dosage, frequency, duration and location of application, as well as the vehicle itself. Generally, gels, solutions and foams provide the easiest media for spreading and are the most efficient for drug delivery, whereas a cream or lotion will probably not penetrate the skin as effectively.[4] Choosing the right product should also be based on the patient's skin type (i.e., oily, normal or dry), application site (i.e., face, beard, hair, chest or back) and tolerability. Conjoint analysis comparing patient preference to topical antimicrobials found that patients preferred gel formulations, those that are stored at room temperature, those with a long product life, those that involve application with fingers and formulations that are used in once-daily regimens.[25]
Of course, these preferences do hold not true for each patient and it may be unrealistic to clear acne with these parameters. At the same time, patient preference and convenience are the limiting factors in ensuring compliance and, therefore, treatment success.
Studies comparing clindamycin phosphate 1% solution, lotion and gel have demonstrated equal reductions in lesion count; however, the lotion and gel preparations were found to be less drying and irritating to the skin.[26,27] A study comparing different topical antimicrobials found clindamycin gel to be preferred over clindamycin lotion, benzoyl peroxide/erythromycin gel and erythromycin/zinc solution.[25] In this 4-week crossover study, patients applied each of the topical antimicrobials once or twice daily for 1 week. Acceptable texture, easy absorption and tolerability were qualities that made a product favorable for patients to use. In addition, easy application of make-up and skin care products after medication application also made the product more acceptable. Dry skin was the side effect most frequently associated with the gel; however, this side effect was more common in the benzoyl peroxide/erythromycin gel and erythromycin/zinc solution groups. Patients also report that, although the lotion vehicle was well tolerated and had an acceptable smell, it was absorbed less compared with the gel formulation. Clindamycin Foam Clindamycin foam is composed of clindamycin phosphate 1% in a stable, fragrance-free, nonstaining triphasic (organic, aqueous and lipid) foam vehicle (VersaFoam™).[5] This vehicle is an excellent option for hair-bearing areas as it is easy to spread and leaves no residue behind.
In an in vitro human skin penetration study, twice as much clindamycin phosphate was recovered from foam than the gel formulation.[5] In addition, the foam preparation delivered clindamycin phosphate three-times faster than the gel. Despite its penetration potential, the foam preparation showed a low systemic absorption, which was equivalent to its gel counterpart. A 12-week, multicenter, randomized, double-blind vehicle-controlled study found clindamycin phosphate 1% foam to be more effective than gel at reducing total, inflammatory and noninflammatory acne lesion counts.[5] The most common adverse effects were headache and application site reaction, the most frequent being burning. Overall, it was well tolerated and efficacious in the treatment of acne. Clindamycin & Benzoyl Peroxide Combination
As stated previously, acne is caused by excess sebum production, dyskeratinization, P. acnes and its inflammatory response. Therefore, combination treatment targeting several of these mechanisms appears to be the logical approach in the treatment of acne. Additionally, data suggest that combination treatment is superior to single agent usage. Combination products that contain benzoyl peroxide help prevent antimicrobial resistance. In patients who have already developed resistance, this combination continues to improve acne.[2] Benzoyl peroxide is a powerful antimicrobial with broad-spectrum coverage. It is a lipophilic molecule that is able to infiltrate into the sebaceous follicle, where it propagates free radicals to oxidize proteins in the bacterial cell membrane. Furthermore, tertiary amine-containing antimicrobials, such as erythromycin and clindamycin, may work synergistically with benzoyl peroxide by increasing free-radical formation.[28] In addition to its anti-inflammatory properties, benzoyl peroxide is also mildly comedolytic, reducing the noninflammatory lesion counts.[10]
Unlike topical antibiotics, microorganisms, including P. acnes, cannot develop resistance to benzoyl peroxide.[29] Combining benzoyl peroxide with clindamycin reduces resistant strains and permits longer effective therapy. In fact, several clinical studies have pointed to the superiority of combination clindamycin/benzoyl peroxide gel over clindamycin monotherapy (Figure 2).[30–36] In addition, topical benzoyl peroxide monotherapy was inferior to the combination clindamycin/benzoyl peroxide gel.[30,35,36] Tolerability has been shown to be similar for all groups. When examining the microbiologic activity of clindamycin gel monotherapy compared with combination clindamycin phosphate 1%/benzoyl peroxide 5% gel, P. acnes counts increased by more than 1600% from baseline in the clindamycin monotherapy-treated group.[31] By contrast, the combination clindamycin phosphate/benzoyl peroxide-treated group showed reductions relative to baseline in clindamycin-resistant P. acnes counts. Figure 2. Reductions in Propionibacterium acnes with topical treatment. BP: Benzoyl peroxide; Clinda: Clindamycin; Ery: Erythromycin. Reprinted from [36] with permission. Copyright (2001) Elsevier. 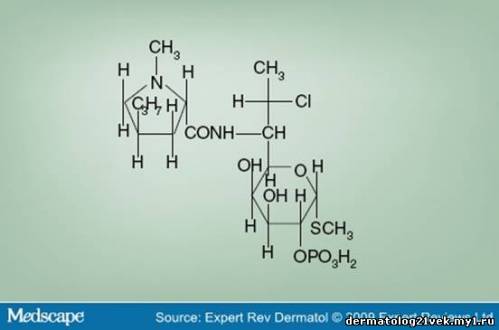 Unlike combination benzoyl peroxide/erythromycin, benzoyl peroxide/clindamycin combinations are stable at room temperature and do not require refrigeration. Some benzoyl peroxide/clindamycin formulations, however, require reconstitution by a pharmacist and must be discontinued 2 months after compounding.[37] Clindamycin & Tretinoin Combination Inflammatory acne responds to topical and oral antimicrobial treatments, whereas comedonal acne responds better to retinoids, such as tretinoin, adapalene or tazarotene.[3,38] Retinoids inhibit the formation of the microcomedo, promote normal desquamtion of the follicular epithelium and enhance the penetration of other topicals.[3,39] By inhibiting comedo rupture, retinoids also decrease inflammatory events. Further anti-inflammatory properties of retinoids are likely to be due to their ability to block Toll-like receptor 2.[40] Retinoids should be used as first-line and maintenance therapy in all cases of acne.[3]
The newest addition to the topical clindamycin preparations is the clindamycin phosphate 1.2%/tretinoin 0.025% gel, which was approved by the FDA in 2006 for the treatment of acne vulgaris in patients older than 12 years of age. This formulation combines clindamycin phosphate 1.2% solution, which is equivalent to 1% clindamycin, with a crystalline suspension of tretinoin in an alcohol-free, aqueous-based gel. Clinical studies have shown it to be efficacious, with a low incidence of irritation.[38] In addition, clindamycin phosphate 1.2%/tretinoin 0.025% gel had a lower incidence of flaring than tretinoin 0.025% gel in the early phase of treatment. It is postulated that the reduced irritation may be due to the fact that tretinoin is released in a rate-controlled manner. In addition, the aqueous-based, alcohol-free vehicle allows greater tolerability. It has also been postulated that the anti-inflammatory effects of clindamycin may reduce flaring.[41] The efficacy of the clindamycin phosphate 1.2%/tretinoin 0.025% gel was evaluated in three randomized, double-blind, 12-week, Phase III studies in more than 4500 patients with mild, moderate or severe acne.[42] It was demonstrated that the clindamycin phosphate 1.2%/tretinoin 0.025% gel was superior to clindamycin phosphate 1.2% gel, tretinoin 0.025% gel and vehicle gel alone in reducing the number of inflammatory, noninflammatory and total lesion counts (p < 0.001). This combination treatment is well tolerated, has a convenient once-daily application and targets several mechanisms in the pathogenesis of acne. However, a benzoyl peroxide agent should be added in the morning to avoid the development of resistance against P. acnes. Conclusion Clindamycin is the most common topical antimicrobial used for treating acne. Although antimicrobial resistance has increased over the last 20 years, clindamycin still retains valuable anti-inflammatory properties for controlling acne. Along with reducing inflammatory lesion counts, clindamycin also has an effect on reducing noninflammatory lesions (comedones). Clindamycin phosphate 1% comes in a solution, lotion, gel and foam vehicle. Factors such as skin type, application site, tolerability, ability to apply make-up after application and convenience are all considerations when prescribing a certain vehicle. Novel combinations, such as clindamycin phosphate 1%/benzoyl peroxide gel or clindamycin phosphate 1.2%/tretinoin 0.025% gel, have been proven to be superior to clindamycin monotherapy in reducing acne lesion counts. Combination treatments have also shown equivalent tolerability to monotherapy. Combination therapy should be the standard in management of acne in order to decrease P. acnes-related resistance. Expert Commentary
Owing to the decreased sensitivity of P. acnes, topical clindamycin should not be used alone. It should always be used in combination with benzoyl peroxide, either as a leave-in product or in conjunction with a benzoyl peroxide wash. Solution and foam preparations may be preferable for hair-bearing areas, including the chest and back in men. Lotions may be helpful for acne patients who complain of dry skin or peeling from retinoids. In our experience, clindamycin phosphate 1.2%/tretinoin 0.025% gel has also been well tolerated by patients, probably because it is alcohol-free. However, for inflammatory acne, a benzoyl peroxide product should be added in the morning to minimize the emergence of resistant organisms. Five-year View There are very few new topical agents at this time that could take the place of topical clindamycin. It is currently the most widely used topical antimicrobial for the treatment of acne in the USA. The emergence of less-sensitive organisms and the concern over the development of methicillin-resistant S. aureus suggest that the combination of clindamycin and benzoyl peroxide will gain increased use. There is also a new combination of adapalene and benzoyl peroxide that may gain popularity. A new emerging topical antimicrobial in the treatment of acne is dapsone 5% gel. In a double-blind, randomized trial, dapsone gel was found to be superior to vehicle gel.[43] It is unclear what future role dapsone gel will have in the treatment of acne. There are no head-to-head studies comparing topical clindamycin with dapsone. Further study of dapsone alone or in combination with other drugs is needed to define its role in acne management.
Topical taurine bromide (TauBr), the product of taurine and hypobromous acid, may also gain popularity in acne therapy. It exerts anti-inflammatory and antimicrobial effects against P. acnes. In a double-blind study, TauBr and clindamycin showed similar reductions in acne lesions of 65 and 68%, respectively.[44] No adverse effects were observed in either group. However, how TauBr will be utilized in clinical practice is yet to be determined. Sidebar: Key Issues
• Acne is the most common skin disorder affecting teenagers in the USA.
• Acne is caused by excessive sebum production, abnormal desquamation of the intrafollicular epithelium, overgrowth of Propionibacterium acnes and subsequent P. acnes-mediated inflammation.
• Topical clindamycin not only decreases the number of P. acnes present in the follicle, but also works by suppressing polymorphonuclear leukocyte chemotaxsis and inhibiting P. acnes extracellular lipase production.
• Topical clindamycin has also been shown to reduce comedonal acne, probably through the effect of free fatty acids.
• Widespread usage of clindamycin is implicated in the spread of cross-resistant strains of P. acnes. As a result, clindamcyin monotherapy is no longer considered a first-line topical treatment. Combination clindamycin phosphate 1%/benzoyl peroxide is more effective at reducing acne lesion count.
• Combination clindamycin phosphate 1.2% and tretinoin 0.025% gel has also been shown to be superior to clindamycin monotherapy in reducing both inflammatory and noninflammatory lesion counts.
|
| |
| |
| Наталья |
Дата: Вторник, 02.06.2009, 00:28 | Сообщение # 2 |

Группа: Администраторы
Сообщений: 229
Статус: Offline |
Препараты топического клиндамицина в лечении угрей.
Heba Abdulla, MD; Alan Shalita, MD Резюме Топический клиндамицин был признан эффективным, безопасным и хорошо переносимым в лечении угрей в течение многих десятилетий. Топический клиндамицин имеет различные формы, включая гель, лосьон, раствор и пену. Выбор лекарственной формы зависит от предпочтения пациента, переносимости и участка применения. Широкое применение топических антибиотиков привело к большому количеству устойчивых форм Propionibacterium acne. В результате увеличивающейся резистентности, монотерапия клиндамицином больше не считается лечением акне первой линии. В настоящее время, комбинированное лечение с бензоил пероксидом помогает предотвратить резистентность к антибиотикам. Кроме того, было доказано, что новые комбинации, типа клиндамицин фосфата 1.2 % или третиноин геля 0.025 % превосходят монотерапию клиндамицином в лечении акне. Фон Акне - самая частая патология кожи, затрагивающая подростков в США. В настоящее время оценено, что 85 % американского населения страдают от акне в определенный момент их жизни. Чрезмерное производство себума, неправильная десквамация внутрифолликулярного эпителия, чрезмерно быстрый рост Propionibacterium acne и последующее воспаление составляют патогенез акне. Антибактериальная терапия не только уменьшает количество P. acne в коже, но также уменьшает P. acne индуцированное воспаление. Топическая терапия - предпочтительное лечение для умеренной степени акне. Она позволяет осуществлять прямой контакт с сальными фолликулами, не подвергая пациента возможным неблагоприятным эффектам, которые могут иметь системные препараты. В настоящее время, клиндамицин - самый частый топический антибактериальный препарат, используемый в лечении акне. Другие местные антибактериальные препараты включают топический эритромицин, дапсон, бензоил пероксид и азелаиновую кислоту.
Современные методические руководства лечения акне рекомендуют топические ретиноиды, как терапию первой линии во всех случаях акне, за исключением самых тяжелых ( Таблица 1). Для воспаленных прыщей (папулы и пустулы), требуется дополнение топических антибактериальных препаратов. Антибактериальная терапия должна включать топический бензоил пероксид, с или без дополнения топических антибиотиков (то есть, клиндамицина и эритромицина). Умеренные акне могут требовать дополнения оральных антибиотиков (то есть, тетрациклина, доксициклина и миноциклина). Женщины могут иметь дополнительный эффект от гормональной терапии, даже в отсутствии эндокринных отклонений. Пациенты с самыми тяжелыми формами акне могут требовать перорального изотретиноина. Поддерживающая терапия для всех типов акне должна включать топические ретиноиды с или без дополнения бензоил пероксида. Долгосрочного использования антибиотика нужно избегать из-за потенциально возможного развития резистентности. Таблица 1. Принципы лечения акне 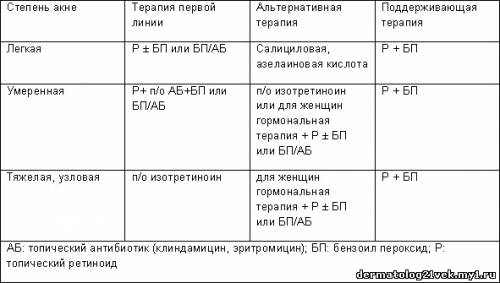 Механизм Клиндамицин - полусинтетическое производное натурального антибиотика линкомицина. Позднее клиндамицин был хлорирован, эта форма имеет большую липофильность, позволяя лучше проникать в бактериальные клетки, чем линкозамиды. Он ингибирует бактериальный биосинтез белка, необратимо связываясь с 50S подединицей бактериальных рибосом, приводя к бактериостатическому эффекту. Он предотвращает перемещение пептидил-транспортной РНК от участка А к участку P, заканчивающемуся ранним завершением цепи. Клиндамицин наиболее эффективен против аэробных грамм- положительных кокков и анаэробных грамм-отрицательных бактерий. Клиндамицин претерпел некоторое возрождение, с тех пор как была обнаружена его эффективность в лечении мецитилин-устойчивых стафилококковых инфекций кожи и мягких тканей. Наряду с бактериостатическим эффектом, клиндамицин также имеет противопротозойное действие. При лечении акне, клиндамицин замедляет рост P. acne, грамм- положительных, анаэробных палочковидных бактерий. Резистентность к антибиотикам Широкое применение топических и пероральных антибактериальных препаратов привело к быстрому увеличению менее чувствительных штаммов P. acne. Обычно, это возникает в результате перемещения плазмид между штаммами. Однако, у P. acne, мобильные генетические элементы не были найдены. У макролидов, линкозамидов обнаружены мутации в 23S рибосомальной РНК в результате различной степени чувствительности. С тех пор линкозамиды и макролиды разделяют тот же самый обязательный участок на бактериальной рибосоме, большинство случаев резистентности, которое развивается к клиндамицину и эритромицину - результат перекрестной резистентности. Высокая частота резистентности, которая развилась за прошлые 25 лет, привела к современным требованиям, рекомендующим избегать монотерапии клиндамицина и эритромицина в лечении акне. Симонарт и Драмэйкс рассмотрели результаты клинических испытаний, проводимых с 1974 по 2003 гг, чтобы оценить, было ли фактическое уменьшение эффективности топического эритромицина и клиндамицина через какое-то время. Их анализ показывает, что эритромицин был менее эффективен через какое-то время в уменьшении количества воспалительных и невоспалительных повреждений с ежегодным уменьшением процента 2.14 (p = 0.001) и 2.03 % (p = 0.001) соответственно. Напротив, эффективность клиндамицина осталась устойчивой по истечении времени с небольшими изменениями, являющимися незначительными.
Неясно, почему эффективность клиндамицина осталась устойчивой, в то время как резистентность P. acne продолжила увеличиваться. Известно, что P. acne продуцируют хемотаксические факторы, которые привлекают полиморфно-ядерные лейкоциты. Достигая сально-волосяных фолликулов полиморфно-ядерные лейкоциты выделяют активные формы кислорода и другие воспалительные медиаторы, которые повреждают фолликулярный эпителий. Клиндамицин имеет неантибактериальный эффект против акне за счет подавления хемотаксиса полиморфно-ядерных лейкоцитов, и , таким образом уменьшают воспаление.
P. acne продуцируют липазу, которая расщепляет триглицериды кожного сала, таким образом выделяя свободные жирные кислоты. Свободные жирные кислоты являются комедоногенными и провоспалительными факторами. Клиндамицин ингибирует индуцированную P. acne внеклеточную продукцию липазы, тогда как эритромицин не ингибирует продукцию этого фермента. Интересно, несмотря на изменения, обнаруженные в производстве липазы, клиндамицин имеет небольшой эффект на рост P. Acne.
В отличие от других топических антибиотиков, клиндамицин также имеет эффект на комедональные акне. Некоторые из первых исследований клиндамицина показали необъяснимое уменьшение общего количества комедонов в группе пациентов, леченных клиндамицином (50  по сравнению с группой плацебо (21 %). Дальнейшее исследование рогового слоя использовало цианоакрилатную фолликулярную биопсию, чтобы анализировать вызванные топической терапией изменения в составе липидов. Это исследование показало статистически существенное уменьшение количества микрокомедонов, с 21%-ым уменьшением после 12 недель лечения топическим 1 % клиндамицином. Их количество продолжалось снижаться далее на 31 % в течение последующего 4-недельного периода. Топический третиноин гель 0.025 % и комбинация третиноин геля 0.025 % с 1 % клиндамицином показали уменьшение на 28.3 и 36.1 % в последующий период, соответственно. Кроме того, было выявлено существенное уменьшение свободных жирных кислот и увеличение триглицеридов, а также увеличение керамидов в липидах. Эти результаты указывают на отличительные качества клиндамицинов в коррекции невоспалительных повреждений. по сравнению с группой плацебо (21 %). Дальнейшее исследование рогового слоя использовало цианоакрилатную фолликулярную биопсию, чтобы анализировать вызванные топической терапией изменения в составе липидов. Это исследование показало статистически существенное уменьшение количества микрокомедонов, с 21%-ым уменьшением после 12 недель лечения топическим 1 % клиндамицином. Их количество продолжалось снижаться далее на 31 % в течение последующего 4-недельного периода. Топический третиноин гель 0.025 % и комбинация третиноин геля 0.025 % с 1 % клиндамицином показали уменьшение на 28.3 и 36.1 % в последующий период, соответственно. Кроме того, было выявлено существенное уменьшение свободных жирных кислот и увеличение триглицеридов, а также увеличение керамидов в липидах. Эти результаты указывают на отличительные качества клиндамицинов в коррекции невоспалительных повреждений. Безопасность Хотя клиндамицина фосфат и клиндамицина гидрохлорид эффективны в лечении акне, форма фосфата используется более часто (Рис. 1). Клиндамицина фосфат имеет низкое бионакопление, что дает хороший профиль побочных эффектов. Топический клиндамицина фосфат не проникает через кожу так легко, как топический клиндамицина гидрохлорид. Системная биодоступность клиндамицина фосфата была ниже, чем у хлористоводородной формы - 2 против 8 %, соответственно. Кроме того, клиндамицин не был обнаружен в моче пациентов, пролеченных топическим клиндамицин фосфатом 1 %. Рис 1. Структурная формула клиндамицина фосфата. 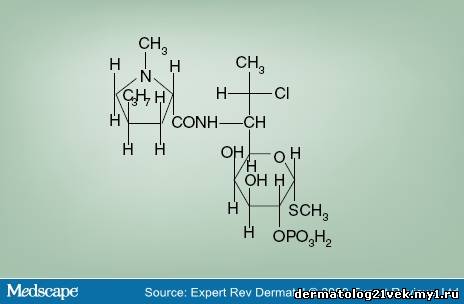 В настоящее время, топические препараты клиндамицина относятся FDA к категории B, указывая на то, что хотя нет никаких контролируемых исследований на беременных женщинах, исследование воспроизводства на животных не продемонстрировали эмбрионального риска. Под контролем пероральный клиндамицин может использоваться для лечения инфекций у детей и, таким образом, топическое применение, также вероятно, будет безопасным. Псевдомембранозный энтероколит - известный неблагоприятный побочный эффект при пероральном приеме клиндамицина. Были сообщения о случаях тяжелого клостридиального колита при местном использовании клиндамицина гидрохлорида, но редко клиндамицина фосфата. Поэтому, для пациентов с анамнезом регионального энтерита, воспалительных заболеваний кишечника или связанного с приемом антибактериальных препаратов колита, клиндамицин противопоказан. Клиндамицин также имеет свойства нейромышечного блокирования и должен использоваться с предосторожностью при одновременном приеме с нейромышечными блокаторами. Клиндамицин не должен также использоваться с эритромицином, поскольку они являются антагонистами. Лекарственные формы
Топический клиндамицин в настоящее время доступен в разнообразии лекарственных формах, включая лосьон, раствор, гель и пену (оригиналы и дженерики). Он также входит в комбинации с бензоил пероксидом и третиноином. Лекарственные формы отличаются количеством алкоголя, воды и масла, которые они содержат. ( Таблица 2 ). Таблица 2. Клиндамицин фосфат: компоненты различных препаратов. 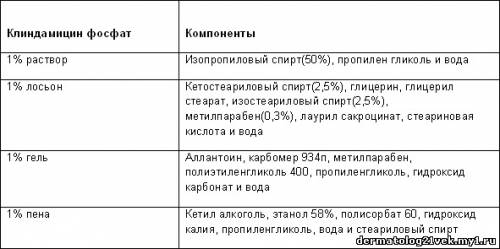 Химические формулы имеют различия в связанных с алкоголем эффектах высыхания, раздражении кожи, количестве осадка и совместимости с другими топическими средствами. Факторы, которые влияют на поглощение, включают дозировку, кратность, продолжительность и местоположение применения, а также лекарственную форму непосредственно. Вообще, гели, растворы и пенки обеспечивают самое легкое распространение и наиболее эффективны для доставки лекарства, тогда как крем или лосьон не будут проникать через кожу так эффективно. Правильный выбор средства должен также базироваться на типе кожи пациента (жирная, нормальная или сухая), участке применения (лицо, борода, волосы, грудь или спина) и переносимости. Общий анализ, сравнивающий предпочтение пациентами топических антибактериальных препаратов установил, что пациенты предпочитали форму геля, те препараты, которые хранятся при комнатной температуре, с длительным сроком хранения, те формы, которые можно наносить пальцами и формы, которые используются один раз в день.
Конечно, это предпочтения не верны для каждого пациента, и может быть нереально очистить угри с этими параметрами. В то же время, предпочтение пациента и удобство - ограничивающие факторы в обеспечении согласия и, соответственно, успеха лечения.
Исследования, сравнивающие 1% раствор клиндамицина фосфата, лосьон и гель продемонстрировали равное уменьшение степени высыпаний; однако, лосьон и гель меньше сушили и раздражали кожу. Исследование, сравнивающее различные топические антибактериальные препараты установило, что клиндамицин гель был предпочтительней лосьона клиндамицина, геля бензоил пероксида с эритромицином и раствора эритромицина/цинка. В этом 4-недельном исследовании, пациенты применяли каждый из топических антибактериальных препаратов один или два раза в день в течение 1 недели. Приемлемая структура, легкое поглощение и хорошая переносимость были теми качествами, которые делали изделие благоприятным для использования. Кроме того, применение косметики и изделий по уходу за кожей после применения лечения также делало изделия более приемлемым. Сухость кожи была побочным эффектом, наиболее часто связанным с применением геля; однако, этот побочный эффект был более выражен при использовании геля бензоил пероксида с эритромицином и раствора эритромицина/цинка. Пациенты также сообщали, что, хотя форма лосьона хорошо переносилась и имела приемлемый запах, она поглощалась меньше по сравнению с формой геля. Клиндамицин пена Клиндамицин пена состоит из 1 % клиндамицин фосфата в стабильной, без цвета и запаха, трехфазной (органической, водной и липидной) лекарственной форме пены. Эта лекарственная форма - превосходный выбор для областей, имеющих волосы, поскольку легко распространиться и не оставляет следа.
В исследовании человеческой кожи in vitro проникновение клиндамицин фосфата в виде пены было вдвое больше, чем в виде геля. Кроме того, форма пены доставляла клиндамицин фосфат втрое быстрее, чем гель. Несмотря на его потенциал проникновения, форма пены показала низкое системное поглощение, которое было эквивалентно его копии в форме геля. 12-недельное, мультицентровое, рандомизированное, двойное-слепое плацебо-контролируемое исследование установило, что пена 1 % клиндамицина фосфата была более эффективной, чем гель при уменьшении воспалительных и невоспалительных параметров акне. Самыми частыми неблагоприятными эффектами была головная боль и местная реакция, чаще всего проявляющаяся жжением. В целом, он хорошо переносится и эффективен в лечении акне. Комбинация клиндомицина и бензоил пероксида Как сказано ранее, акне вызваны избытком производства себума, дискератинизацией и воспалением в ответ на P. acne. Поэтому, комбинированное лечение, влияющее на несколько из этих механизмов является логичным в лечении акне. Кроме того, данные указывают на то, что комбинированное лечение превосходит отдельное использование агентов. Комбинированные изделия, которые содержат бензоил пероксид, предотвращают резистентность к антибиотикам. У пациентов, у которых уже развилась резистентность, эта комбинация продолжает улучшать состояние при акне. Бензоил пероксид - мощный антибактериальный препарат широкого спектра действия. Это липофильная молекула, которая способна проникать в сально-волосяные фолликулы, где он высвобождает свободные радикалы, чтобы окислить белки в мембране бактериальной клетки. Кроме того, третичные амин-содержащие антибактериальные препараты, типа эритромицина и клиндамицина, могут работать синергистически с бензоил пероксидом, увеличивая формирование свободных радикалов. В дополнение к его противовоспалительным свойствам, бензоил пероксид также является мягким комедонолитиком, уменьшая невоспалительный фактор повреждения.
В отличие от топических антибиотиков, микроорганизмы, включая P. acne, не могут развить резистентность к бензоил пероксиду. Комбинация бензоил пероксида с клиндамицином уменьшает устойчивость и позволяет проводить более длительную эффективную терапию. Фактически, несколько клинических исследований указали на превосходство комбинации клиндамицин/бензоил пероксида геля по сравнению с монотерапией клиндамицином (Рис. 2). Кроме того, топическая монотерапия бензоил пероксидом была хуже, чем комбинация клиндамицин/бензоил пероксид. Переносимость одинакова во всех группах. При исследовании микробиологической активности монотерапии гелем клиндамицин по сравнению с комбинацией клиндамицин фосфат 1 %/бензоил пероксид гель 5 %, устойчивость P. acne увеличилась больше чем на 1600 % от основания в группе, пролеченной монотерапией клиндамицина. Напротив, группа , пролеченная комбинацией клиндамицин фосфат/бензоил пероксид показала уменьшение относительно основания клиндамицин-устойчивых P. acne. Рис 2. Уменьшение Propionibacterium acne при местном лечении. БП: Бензоил пероксид; Клинда: Клиндамицин; Эри: Эритромицин. 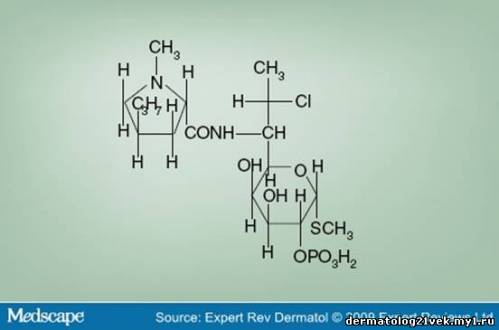 В отличие от комбинации бензоил пероксид/эритромицин, комбинация бензоил пероксид/клиндамицин устойчива к комнатной температуре и не требует охлаждения. Некоторые формы бензоил пероксид/клиндамицин, однако, требуют воссоздания фармацевтом и должны быть уничтожены спустя 2 месяца после составления. Комбинация клиндамицина и третиноина Воспалительные угри отвечают на местное и пероральное антибактериальное лечение, тогда как комедональные угри лучше отвечают на ретиноиды, типа третиноин, адапален или тазоротен. Ретиноиды ингибируют формирование микрокомедонов, нормализуют десквамацию фолликулярного эпителия и увеличивают проникновение других местных средств. Ингибируя разрыв камедонов, ретиноиды также уменьшают воспалительные явления. Ретиноиды должны использоваться как терапия первой линии для всех форм акне.
Самое новое дополнение к местным формам клиндамицина - клиндамицин фосфат 1.2 %/ третиноин гель 0.025 %, которые были одобрены FDA в 2006 для лечения акне у пациентов старше 12 лет. Эта формула объединяет 1.2 % раствор клиндамицина фосфата, который является эквивалентным 1 % клиндамицину, с кристаллической суспензией третиноина в водном геле без алкоголя. Клинические исследования показали его эффективность с низкой сферой раздражающего действия. Кроме того, клиндамицин фосфат 1.2 %/третиноин гель 0.025 % давали более редко ощущение жжения, чем третиноин гель 0.025 % в ранней стадии лечения. Постулируется, что уменьшенное раздражение может быть вследствие того, что контролируется скорость высвобождения третиноина. Кроме того, водная лекарственная основа без алкоголя дает лучшую переносимость. Также постулировалось, что противовоспалительные эффекты клиндамицина могут уменьшить жжение. Эффективность клиндамицина фосфата 1.2 %/ третиноин геля 0.025 % была оценена в трех рандомизированных, двойных-слепых, 12-недельных трехфазных исследованиях более чем на 4500 пациентах с умеренными или выраженными угрями. Демонстрировалось, что клиндамицин фосфат 1.2 %/ третиноин гель 0.025 % превосходил 1.2 % гель клиндамицина фосфата, третиноин гель 0.025 % и гель как лекарственную основу в уменьшении воспалительных и невоспалительных повреждений (p <0.001). Это комбинированное лечение хорошо переносится, имеет удобное однократное ежедневное применение и воздействует на несколько механизмов в патогенезе акне. Однако, бензоил пероксида должен применятся утром, чтобы избежать развития резистентности P. acne. Заключение Клиндамицин - самый распространенный топический антибактериальный препарат, используемый для лечения акне. Хотя антибактериальная резистентность увеличилась за последние 20 лет, клиндамицин все еще сохраняет ценные противовоспалительные свойства для лечения акне. Наряду с уменьшением воспалительных проявлений, клиндамицин также сокращает невоспалительные повреждения (комедоны). Клиндамицин фосфат 1 % входит в раствор, лосьон, гель и пену. Такие факторы, как тип кожи, участок нанесения, переносимость, возможность применять косметику после применения препарата и его удобство использования - это соображения при предписании лекарственной формы. Новые комбинации, типа клиндамицин фосфата 1 %/бензоил пероксида геля или клиндамицин фосфата 1.2 %/третиноин геля 0.025 % превзошли монотерапию клиндамицином в уменьшении количества акне. Комбинированное лечение также показало эквивалентную переносимость монотерапии. Комбинированная терапия должна быть стандартом в коррекции акне, чтобы уменьшить резистентность P. acne. Комментарии экспертов Вследствие уменьшения чувствительности P. acne, топический клиндамицин не должен использоваться один. Он должен всегда использоваться в комбинации с бензоил пероксидом. Раствор и пена могут быть предпочтительны для имеющих волосы областей, включая грудь и спину у мужчин. Лосьоны могут быть полезны для пациентов, которые жалуются на сухость кожи или шелушение от ретиноидов. В нашем опыте, клиндамиин фосфат 1.2 %/третиноин гель 0.025 % также хорошо переносились пациентами, вероятно потому что не содержали алкоголя. Однако, для воспалительных угрей, препарат с бензоил пероксидом должен быть добавлен утром, чтобы минимизировать появление устойчивых микроорганизмов. Пятилетнее наблюдение Есть очень немного новых топических агентов в настоящее время, которое могут занять место топического клиндамицина. Он - в настоящее время наиболее широко используемый топический антибактериальный препарат для лечения акне в США. Появление менее - чувствительных микроорганизмов и беспокойство о развитии мецитилин-устойчивого S. aureus предполагает, что комбинация клиндамицина и бензоил пероксида получит более распространенное использование. Существует также новая комбинация адапалена и бензоил пероксида, который может получить популярность. Новый появляющийся топический антибактериальный препарат в лечении акне - 5%-ый гель дапсон. Неясно, какую роль дапсон гель будет иметь в будущем в лечении акне. Пока нет сравнительных исследований топического клиндамицина с дапсоном. Далее изучение одного дапсона или в комбинации с другими лекарствами необходимо, чтобы определить его роль в коррекции акне.
Топический таурина бромид (TauBr), продукт тауриновой и гипобромовой кислоты, может также получить популярность в терапии акне. Он проявляет противовоспалительные и антибактериальные эффекты против P. acne. В двойном-слепом иследовани, TauBr и клиндамицин показали подобное уменьшение проявлений акне 65 и 68 %, соответственно. Никаких неблагоприятных эффектов не отмечалось ни в одной группе. Однако, как TauBr использовать в клинической практике, должно все же быть определено. Ключевые вопросы: • Акне - самая частая кожная болезнь, затрагивающая подростков в США.
• Акне вызваны чрезмерным производством себума, неправильный десквамацией
внутрифолликулярного эпителия, чрезмерно быстрым ростом P. Acne
последующего воспаления.
• Топический клиндамицин не только уменьшает количество P. acne в фолликулах, но и подавляет хемотаксис полиморфно-ядерных лейкоцитов и ингибирует внеклеточное производство липазы P. acne.
• Топический клиндамицин также уменьшает комедональные прыщи, вероятно за счет эффекта свободных жирных кислот.
• Широкое использование клиндамицина приводит к распространению устойчивых форм P. acne. В результате, монотерапия клиндамицином больше не считается первой линией топического лечения. Комбинация клиндамицина фосфата 1 %/ бензоила пероксида более эффективна при лечении акне.
• Комбинация клиндамицин фосфат 1.2 % и третиноин гель 0.025 % также превосходит монотерапию клиндамицином в меньшении воспалительных и невоспалительных компонентов.
|
| |
| |
| |
 Главная
Главная  Препараты топического клиндамицина в лечении угрей. - Форум
Препараты топического клиндамицина в лечении угрей. - Форум Регистрация
Регистрация Вход
Вход
